Archive for the ‘E-Health’ Category
ELGA: Was wollen die Patienten?
Seit Beginn der Diskussion um ELGA im Jahre 2006 habe ich immer wieder meine Patienten darüber informiert und sie dann um ihre Meinung – Befürwortung oder Ablehnung – gefragt. Die Antworten deckten das gesamte Spektrum ab, von: „ dann brauche ich endlich meine Befunde nicht mehr mitzubringen“ bis „von mir kommt sicher kein einziges Dokument in ELGA“. Es fiel auf, dass je besser ihr Informationsstand war , desto vorsichtiger und kritischer waren ihre Standpunkte.
Gerne werden von der Politik und anderen Befürwortern von E-Health/ELGA Erwartungen aufgezählt, die jedem Bürger sofort als wünschenswert erscheinen: erhöhte Patientensicherheit (z.B. bei der Arzneimittelverordnung), Effizienz, Kostenersparnis, Selbstbestimmung der Patienten, Vermeidung von Doppelbefunden und viele andere mehr. Untermauert wird dies mit für den Laien plausiblen Maßnahmen wie z.B. der elektronischen Wechselwirkungsprüfung bei der Verschreibung von Medikamenten, die gefährliche Interaktionen erkennt und Arzt bzw. Apotheker warnt.
Eine solche Funktion erscheint – prima vista – sehr sinnvoll und es wundert daher kaum, daß in einer als Eigenauftrag deklarierten und wahrscheinlich nur völlig zufällig zum passenden Zeitpunkt intensiver politischer Diskussionen um E-ealth und Gesundheitsreform präsentierten Studie* 82% der UmfrageteilnehmerInnen es „für wichtig und notwendig hielten , bei jeder Medikamentenverschreibung wie auch bei frei in der Apotheke erworbenen Arzneiwaren zu prüfen, ob nicht vielleicht Unvereinbarkeiten auftreten könnten“.
Sehr viel mühsamer ist es da schon den Bürgern die tatsächliche medizinische Relevanz einer solchen rein elektronischen Wechselwirkungsprüfung zu erklären, die im Vergleich zu anderen, wichtigeren Ursachen (Dosierung, Einnahmemodus, Compliance der Patienten, individuelle Faktoren wie Begleiterkrankungen, eingeschränkte Stoffwechselfunktionen, Schwangerschaft) nur sehr gering ist und auch der Hinweis auf mögliche Interaktionen dann nur durch ärztliche und pharmazeutische Kompetenz für das weitere Vorgehen bewertet werden kann.
Ähnlich bei den „Doppelbefundungen“ („Drei Viertel der Befragten urteilen, dass Doppelbefunde keine Seltenheit seien“): wer außer dem Behandler hat die Kompetenz zwischen notwendigen Kontrollen und unnötiger Doppelbefundung zu unterscheiden?
Generell war in der Umfrage erkennbar daß der Wissensstand zu E-Health in der Bevölkerung gering ist (85 % waren überzeugt daß bereits heute Gesundheitsdaten auf der E-Card gespeichert sind, nur 15 % wußten, daß sich keine Gesundheitsdaten der Karteninhaber auf der e-card befinden bzw. dass die E-Card nur als Identifizierungs- und Berechtigungsschlüssel dient , der nur zusammen mit der Arzt-/Ordinationskarte den Einblick in medizinische Daten ermöglichen soll).
86% unterstützen jedoch die Forderung nach garantierter Selbstbestimmung ohne Zwang bei E-Health, 81% betonen, dass Ärzte der persönlichen Wahl durchaus Einblick in individuelle Gesundheitsdaten nehmen dürfen und auch sollen, 70% sagten aber, sie hätten keine oder nur wenig Angst, gläserner Patient zu sein.
Als Ärzte müssen wir die Wünsche unserer Patienten respektieren, sie aber trotzdem immer wieder detailliert über Chancen und Risiken aus unserer ärztlichen Sicht durch e-Health/ELGA sachlich informieren, um politischen Trivial- bzw. Surrogatargumenten paroli zu bieten und eine „gesunde“ Weiterentwicklung elektronischer Möglichkeiten zu fördern.
*: (Ökosult GmbH, „Repräsentativumfrage e-Health 2012“, www.oekonsult.eu/eHEALTH2012.pdf )
ELGA: Was bedeutet der gläserne Patient für die tägliche Praxis?
Erleichtert die elektronische Verfügbarkeit von Patientendaten mittels „ELGA“ unsere ärztliche Arbeit oder bedeutet sie für uns Ärzte mehr Arbeitsaufwand, Kosten und Haftungsrisiko?
Für die erste Ausbaustufe der „ELGA“ ist die Verfügbarkeit von 4 verschiedenen Dokumentenklassen vorgesehen, die vom Patienten selbst über das Patientenportal oder von einem berechtigten „Gesundheitsdiensteanbieter“ („GDA“), dazu zählen wir Ärzte und andere medizinische Berufsgruppen, abgerufen werden können: Diese sind : Spitalsentlassungsbriefe, Laborbefunde, Radiologiebefunde und Medikationsdaten(verordnete bzw. abgegebene Medikamente). Eine Reihe weiterer Dokumente bzw. Informationen sind in Planung, wie „Patientsummary“, fachärztliche Befunde, Impfpaß, MK-Paß, Patientinnenverfügungen, Vorsorgevollmachten und andere.
Diskussionsthemen rund um ELGA sind neben den gesetzlichen Rahmenbedingungen, Kosten, Arbeitsaufwand und Usability vor allem auch die „Privacy“, der Schutz der Privatsphäre und sensibler Informationen des Patienten. Aus dessen Sicht und entsprechend den Arbeitsabläufen in Praxen, Ambulanzen und Spitälern können fünf verschiedene Vertraulichkeitsstufen der Daten eines Patienten unterschieden werden:
1) administrative Daten: Name, Vorname, Geschlecht, Versicherungsnummer, Krankenkasse können mittels E-Card-System abgerufen werden. Für uns oft wichtige weitere Daten wie
Adresse, Dienstgeber, Telephonnummer, E-Mailadresse, etc. verweigert uns aber die Politik und die Sozialversicherung mit dem Argument des Datenschutzes obwohl vermutlich nur wenige Menschen Vorbehalte gegen die elektronische Verfügbarkeit dieser Daten für berechtigte „Gesundheitsdiensteanbieter“ haben und die gesetzlichen Voraussetzungen durch ASVG §31a und das „ELGA-Gesetz“ zu regeln wären. Hauptverband bzw. Krankenkassen wären bereits seit einigen Jahren technisch in der Lage uns diese Informationen mittels E-Card System jeweils aktualisiert („zentrale Partnerverwaltung“) zu übermitteln.
2) nützliche Daten: Daten, die der Patient selbst allen Behandelnden zugänglich machen möchte, z.B. Allergien, wesentliche Krankheiten in der Anamnese, Patientenverfügungen, Kontaktpersonen: erst wenn ein solches gut konzipiertes und vom Patienten mitgestaltetes bzw. autorisiertes „Patientsummary“ zur Verfügung steht, wird für uns Behandelnde ein Informations- und Zeitgewinn entstehen. Die Konzeption des „Patientsummary“ erweist sich aber(nicht nur bei uns) schwieriger als erwartet, da die Anforderungen und Wünsche diverser Behandler äußerst unterschiedlich sind und ein tragfähiger Kompromiss zwischen einfacher Übersicht und Vollständigkeit gefunden werden muss, was insbesondere dort, wo wir es am meisten benötigen, nämlich bei komplexen Krankengeschichten schwierig ist. Die von den Technikern angedachte ausschließlich automatisierte Erstellung des Patientsummary erscheint eine Illusion, ohne individuelle ärztlich- fachliche Unterstützung bei der Erstellung und laufenden Aktualisierung ist mit einer Datenflut bei gleichzeitigem Informationsmangel zu rechnen.
3) medizinische Daten: Informationen über bisherige Behandlungen , z.B. Entlassungsberichte, Befunde, Medikation: es ist der derzeitige Plan von ELGA allen berechtigten Behandlern diese Informationen Zeit und ortsunabhängig zugänglich zu machen. Allerdings wird ELGA genauso wie die seit Jahrzehnten bewährte gerichtete Kommunikation (DaMe, MedicalNet) nur so nützlich sein wie auch tatsächlich freigegebene („validierte“) Befunde bedarfsaktuell vorhanden sind. Tage- bis wochenlange Verzögerungen der Validierung reduzieren den Informationswert für den Weiterbehandler auf Null und stellen mehr ein „kulturell – menschliches“ („human factor“) als ein technisches Problem dar, das aber in vielen Bereichen dringend zu lösen ist.
4) stigmatisierende Daten: Medizinische Informationen, die dem Patienten nach seiner Einschätzung im privaten oder beruflichen Leben schaden könnten (z.B. heikle Diagnosen):
nach dem geltenden ELGA Gesetz sind bestimmte medizinische Berufsgruppen (Amtsärzte, Schulärzte, Betriebsärzte und andere) vom Zugang zu ELGA ausgeschlossen, um Nachteile für den Patienten in beruflichen oder anderen Bereichen zu vermeiden. Es bleibt aber abzuwarten, wie weit und in welcher Form Versicherungen und andere Druck auf die Patienten ausüben werden um trotzdem, wie schon bisher, mittels Zustimmungserklärungen und anderen Maßnahmen an gewünschte Daten heranzukommen.
5) geheime Daten: Informationen, die der Patient den Behandelnden generell nicht zugänglich machen will: wie schon bisher hat der Patient in ELGA das Recht dem Behandler Informationen zu verweigern. Gesetzlich vorgesehen ist dies speziell für HIV-Erkankung, Schwangerschaftsabbrüche und psychische Erkrankungen. ELGA bleibt somit aus der Sicht des Behandlers immer unvollständig bzw. lückenhaft.
Es bleibt somit insgesamt fraglich ob der von den Proponenten behauptete große Informations- und Sicherheitsgewinn wirklich erreicht werden kann und in einer vernünftigen Relation zu Aufwand und Kosten steht. Insbesondere die Kosten liegen, entsprechend internationalen gleichlautenden Untersuchungen auf Seiten der „Gesundheitsdiensteanbieter“ , während der Nutzen (Kostenersparnis durch Behandlungsverbesserung, Fehlervermeidung) dem System zufällt. Hier muß ein fairer Ausgleich gefunden werden.
Speed is everything !
Verzeihen Sie mir den Anglizismus, aber dies ist der erste und meines Erachtens wichtigste von zehn Forderungspunkten betreffend Unterstützung unserer ärztlichen Arbeit mit elektronischen Hilfsmitteln aus einem Artikel von Bates et al.: „10 Commandments for effective clinical decision support“.
„Geschwindigkeit ist alles“: damit ist aber nicht die Geschwindigkeit der Einführung bzw. Umsetzung von ELGA gemeint (dies sollte eher in Ruhe und wohlüberlegt geschehen!), sondern jene der Anzeige bzw. Verarbeitung von Informationen durch die von uns Ärzten verwendeten EDV-Systeme. Untersuchungen zeigen, dass Geschwindigkeit der wichtigste Parameter für deren Nutzwert ist. In Zeiten, wo unsere Arztsoftware (und wahrscheinlich auch Spitalsinformationssysteme) durch ständige Erweiterung der Module komplexer und damit für uns Ärzte meist immer langsamer in der Bedienung werden, müssen wir den Proponenten und Herstellern klarmachen, wieviel unserer wertvollen ärztlichen Beratungs-, Behandlungs- und Zuwendungszeit sie damit unseren Patienten wegnehmen. Und ich möchte sogar noch weiter gehen: Insbesondere wenn die Software umständlich ist und die Hardware langsam arbeitet, lenkt uns die dann notwendige unnötig lange dauernde Aufmerksamkeit für Bildschirm, Tastatur und Maus während des Gesprächs mit dem Patienten zu sehr ab! So besteht die Gefahr wichtige Details aus der Kommunikation mit dem Patienten zu überhören , was eine wesentliche Quelle für Behandlungsfehler eröffnet.
So sind auch die von den ELGA-Proponenten immer wieder gepriesenen Zugriffsmöglichkeiten zu früheren Patientendaten für uns Ärzte wertlos und werden auch ungenutzt bleiben, wenn ihre Suche zuviel von unserer Zeit beansprucht. Hier zeigen Untersuchungen, dass Bildschirmaufbau- bzw. Bildschirmwechselzeiten von deutlich unter einer Sekunde das Ziel sein müssen, auch wenn dies ein schwierig zu erreichender Standard ist. Die Verantwortlichen für den gescheiterten E-Medikations-Pilotversuch (und die daran teilnehmenden Ärzte und Apotheker) wissen davon „ein Lied zu singen“. Ich hoffe, sie haben ihre Lektion gelernt!
In Zeiten steigenden Zeit- und Arbeitsdruckes sollten medizinische EDV-Anwendungen auch bereits unseren Informationsbedarf „vorhersehen“ können und uns diesen punktgenau zum richtigen Zeitpunkt anbieten. Nur wenn uns aus der Flut an Befunden, Laborwerten, etc. die jeweils passende kritische Information (z.B. der Hinweis auf niedriges Kalium bei Verschreibung eines Herzglycosids) sofort gut erkennbar am selben Bildschirm angezeigt wird, stellen sie eine wirkliche Hilfe für den Behandler dar. Diese Warnungen auch inhaltlich und optisch so zu gestalten, daß sie von uns als wichtiger Hinweis und nicht als Bevormundung durch die EDV empfunden werden (Entscheidungshoheit muß immer beim Arzt bleiben!), stellt eine weitere Herausforderung dar.
Generell müssen sich die EDV-Anwendungen nach unseren Arbeitsabläufen richten. Dieses Verständnis bei den Programmierern und Verantwortlichen zu erreichen, wird über Erfolg oder Scheitern kommender Anwendungen entscheiden. Kleinigkeiten können in der „Usability“, der Anwenderfreundlichkeit der Software, den entscheidenden Unterschied ausmachen. Deshalb müssen alle Funktionalitäten nach unseren Vorgaben als Anwender entwickelt und die Abläufe vor der Einführung von uns getestet und beurteilt werden, bevor sie großflächig eingesetzt werden können. Die tägliche Praxis zeigt, dass die Wahrscheinlichkeit für eine erfolgreiche Annahme einer elektronischen Anwendung durch uns Ärzte umgekehrt proportional zur Anzahl der zusätzlich notwendigen von uns auszuführenden Eingaben ist.
In diesem Sinne lassen Sie uns, bei aller gegebenen Kooperationsbereitschaft, aufmerksam und mit wohlüberlegten Argumenten kritisch gegenüber den geplanten ELGA-Projekten sein.
Darum bitte ich Sie!
e-AuM- Update: ein weiteres Beispiel für Informationsaustausch als Einbahn von den Behandlern zur Sozialversicherung?
Fairer Informationsaustausch und Kommunikation auf Augenhöhe zwischen behandelnden Ärzten und Sozialversicherung ist die Grundlage für die Optimierung administrativer Prozesse im Gesundheitssystem. Wie bei der E-Card, bei der uns hilfreiche zusätzliche Daten wie Adresse, Dienstgeber, Notfallkontakte und andere Informationen weiterhin nicht vom System jeweils aktualisiert verfügbar gemacht werden, läßt uns auch der neu gestaltete Rückkanal der e-AuM informativ „im Regen stehen“: Die Diagnose und der Ersteller einer auswärts erfolgten Krankmeldung bleiben für uns mit dem Hinweis auf „Datenschutzgründe“ im Dunkeln.
Wie würden wohl die Krankenkassen reagieren wenn wir Ärzte ebenso als Diagnose nur einfach „***nicht verfügbar***“ hinschreiben und die Meldung anonym als „Arzt“ schicken würden?
Etwa 80 % der Ärzte verwenden bereits die „elektronische Krankmeldung“ („e-AuM“), ab 2015 ist sie eine Pflichtanwendung. Grundsätzlich sehe ich diese als eines der wenigen derzeitigen „win-win-win-Modelle“ im e-Health-Bereich an, die zu relativ geringen Kosten sowohl der Sozialversicherung, uns Ärzten, den Dienstgebern und auch den Patienten Vorteile bringt.
Mit dem Gina Release R12b wurde im November 2012 von Seiten der SV die Grundlage für eine Verbesserung des Services geschaffen durch einen „Rückkanal“, der nach noch offenen Krankmeldungen durch andere Ärzte sucht, z.B. wenn der Patient bei einem Vertretungsarzt war oder die Beendigungen eines Krankenstandes durch die SV, den Patienten selbst oder durch seinen Dienstgeber erfolgt ist. Diese Information wird dann in unsere Arztsoftware einspielt, womit Doppelmeldungen und damit Mehraufwand vermieden werden können.
Natürlich können wir ohnehin am vom Patienten mitgebrachten Papierausdruck der Krankmeldung sehen, welcher Kollege diese ausgestellt hat, es bleibt uns aber dann nicht erspart den Patienten selbst nach der Erkrankung zu befragen, was wiederum unnötigen Mehraufwand und oft auch diagnostische Unsicherheit für uns bedeutet. Die Kassen selbst aber benützen sogar das E-Card-System um nachzuprüfen ob Krankenstandskontrollen bei uns erfolgt sind, während uns dagegen leider keine Möglichkeit zur Verfügung steht, geplante oder bereits erfolgte Vorladungen des Patienten bei der KK im „e-AuM“-System zu sehen oder bei Problemfällen mit dem Kontrollarzt über das Medium „e-AuM“ sinnvoll zu kommunizieren. Hier sind wir weiter auf die mündliche Information durch den Patienten oder auf oft mit Handeinträgen vollgeschriebene, unleserliche Zettel des Kontrollarztes, meist ohne direkte Rückrufnummer, Fax oder e-Mail, angewiesen.
Interessant ist für mich auch daß in der kurzen Zeit meiner Verwendung des Rückkanals bereits eine ganze Reihe alter, nicht abgeschlossener Krankenstände in mein System übertragen worden sind, was auch auf einige organisatorische Defizite im Verwaltungssystem der Krankenkassen hinweist.
Für mich ist dieser sehr einseitige Informationsanspruch Ausdruck einer ungesunden Geisteshaltung bei den Verantwortlichen in der SV und Gesundheitspolitik, die bei uns Ärzten alle Daten über Patienten und Vertragspartner abrufen wollen, selbst aber nicht zu entsprechender Transparenz und Kommunikation mit dem Vertragspartner bereit sind. Eine Einstellung, die es dringend zu ändern erfordert!

Wie viel kostet uns ELGA ?:
„Weil die meisten „eHealth”-Anwendungen durchgehende Prozesse im Gesamtsystem zum Ziel haben, fallen die Kosten häufig nicht dort an, wo der Nutzen entsteht. Ein System, das volkswirtschaftlich Sinn macht, kann betriebswirtschaftlich für einzelne Beteiligte nachteilig sein. Langfristig hat „eHealth” deshalb nur dann eine Chance, wenn ein Ungleichgewicht zwischen zahlenden und nutzniessenden Personen verhindert werden kann“ (zitiert aus Strategie „e-Health“ Schweiz 2007)
Was die Schweizer rasch erkannt und sofort in ihre Planung einbezogen haben, wurde bei uns jahrelang negiert. So wurde von Beginn an, wenn in der öffentlichen Debatte von Kosten für ELGA gesprochen wurde, immer nur der Aufwand für den Staat und die Sozialversicherungen für die „Errichtung“ von ELGA thematisiert und den wohlwollend und großzügig geschätzen Einsparungen bzw. „Kostendämpfungen“ durch „vermiedene Doppelbefunde, Krankenhausaufnahmen, verhinderte Medikamentenwechselwirkungen“, etc. gegenübergestellt:
„Bund, Länder und Sozialversicherung haben sich darauf verständigt, die für ELGA notwendige technische Infrastruktur gemeinschaftlich zu finanzieren. Bis zum Jahr 2013 wurde dafür ein Finanzrahmen von 30 Millionen Euro beschlossen, weiter 30 Millionen Euro sollen für die Finanzierung gemeinschaftlicher Vorhaben in den Jahren 2014 bis 2016 bereitgestellt werden. In diesem Betrag enthalten sind auch die Kosten der ELGA GmbH, deren Auftrag die Koordination aller Umsetzungsmaßnahmen ist. In diesem Betrag nicht enthalten sind die Kosten der einzelnen GDA für die Vorbereitung ihrer IKT-Systeme zur Nutzung von ELGA. Diesbezüglich ist eine Anschubfinanzierung zur Abfederung der Investitionskosten angedacht“ (aktuell aus www.gesundheit.gv.at )
Die Gesamtkosten sollen laut Gesundheitsministerium (BMG) bis 2017 dann 135 Millionen Euro(59,7 Mio Euro für die Infrastruktur plus 75,7 Mio Euro Kosten für die GDA`s) betragen. Ab 2018 ist mit laufenden Kosten von rund 18 Millionen und ab 2017 mit einer Kostendämpfung von 129 Millionen Euro pro Jahr zu rechnen. (Studie von Debold und Lux, 2008)
Stillschweigend wurde davon ausgegangen daß wir Ärzte („GDA`s“ – „Gesundheitsdiensteanbieter“) wie bei allen bisherigen EDV-Projekten (z.B. E-Card-System mit Folgeanwendungen) unseren Aufwand selbst tragen, die Einsparungen/Kostendämpfungen aber dem System zu Gute kommen. Auch internationale Kosten-Nutzen-Analysen haben gezeigt daß in der 5- und 10-Jahres – Periode der Nutzen (Einsparungen) immer auf Seiten der Verwaltung/des Staates liegt, die zusätzlichen Kosten jedoch bei den GDA`s. Erst hartnäckige Informationsarbeit durch die ärztlichen Interessensvertretungen konnte in den letzten Jahren erreichen, daß jetzt zumindest schon eine „Anschubfinanzierung zur Abfederung der Investitionskosten angedacht“ wird. (siehe oben).
Mit einer Anschubfinanzierung zur Abfederung der Investitionskosten alleine werden wir uns aber nicht zufriedengeben können! Es müssen auch die laufenden Betriebskosten, die sich für uns aus dem technischen Aufwand (Wartung) und unserem Zeitaufwand für die Arbeit mit ELGA ergeben, abgegolten werden. Aus meiner Sicht ist es besonders der durch “Information-Overload“ erhöhter Zeitaufwand (für die Sichtung und Bearbeitung von Dokumenten und die sich daraus ergebende Beratung des Patienten), der sich in zusätzlichem Arbeitsaufwand = Zeit für uns Ärzte niederschlagen wird!
Wie überall, gilt insbesondere auch im Umgang mit der EDV: „Zeit ist Geld“. Zeit ist unser wertvollstes Gut. Dieses muß auch durch entsprechend anwenderfreundlich gestaltete EDV-Programme („Usability“) geschützt werden. Wir müssen in dieser Richtung dieselben Qualitätsansprüche, die an unsere Arbeit gestellt werden, auch an unsere Software-Entwickler /Lieferanten und an die Politik („ELGA-Errichtung“) stellen. Trotzdem sich erhöhender Zeitaufwand durch ärztliche ELGA-Dienstleistungen für Patienten muß außerdem mit fairen Honoraren abgegolten werden.
„Patient Summary“: mehr Sicherheit für den Patienten, Hilfe für den behandelnden Arzt ?
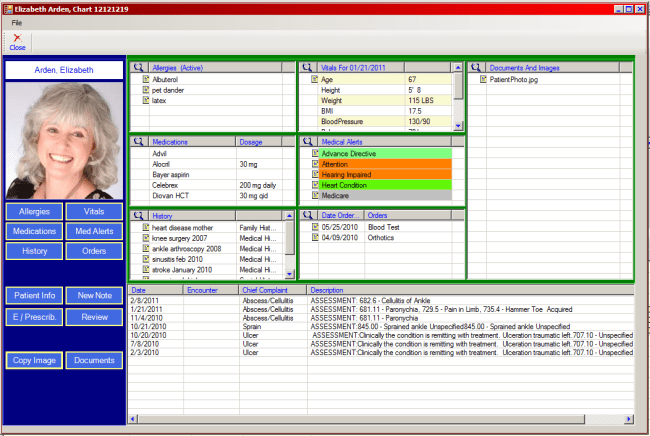
Patienten können oft aus unterschiedlichen Gründen keine verläßlichen Angaben über frühere Erkrankungen und Behandlungen machen. Wer von uns hat sich in diesen Situationen (z.B. bei einem Vertretungspatient oder neuem Patient) nicht schon gewünscht, eine solide Information über wichtige Fakten rasch und übersichtlich abrufen zu können? Ein sogenanntes „Patient Summary“, als eine weitere mögliche Funktion von ELGA, soll uns dabei unterstützen.
Die Idee, ein „Patient Summary“ zu erstellen, klingt einfach, logisch und vernünftig. Unter der sehr engagierten Leitung eines Mitarbeiters der ELGA-GmbH haben sich daher etwa 55 Vertreter der GDA`s (Ärzte, Apotheker, andere Gesundheitsberufe) und Techniker in mehreren Arbeitssitzungen zwischen Juni und November 2012 getroffen, um eine mögliche Umsetzung zu beraten. Erwartungsgemäß meinten die Techniker anfangs, ein „Patient Summary“ könne doch mittels der in ELGA vorhanden strukturierten Information jederzeit einfach automatisch erstellt werden. Es war nicht leicht sie davon zu überzeugen, dass die ungewichtete Aufzählung von medizinischen Fakten alleine, insbesondere je komplexer medizinische Zusammenhänge bei einem einzelnen Patienten sind, nur wenig informativen Mehrwert und damit Arbeitserleichterung und Zeitersparnis bei der Betreuung eines Patienten ergeben. Erst die Kombination von automatisationsunterstützt erstellten Daten und deren individualisierter Bearbeitung durch einen fachkundigen Betreuer und den Patienten selbst kann vielleicht jene Übersichtlichkeit, Knappheit und Präzision der Information erreichen, die uns in der Praxis in unserer Arbeit dann wirklich unterstützen kann.
In den Arbeitsgruppen wurden untere anderem folgende Fakten zum „Patient Summary“ als Grundlage für weitere Entwicklungen erarbeitet:
– Ziel: … schnell und umfassend über den medizinischen Gesamtzustand des Patienten informieren, ohne die gesamte Patientenakte lesen zu müssen
– Verbesserungspotential: … Zeitersparnis durch Verfügbarkeit vollständiger und qualitätsgesicherte Patientenstammdaten (Adressen, Arbeitgeber, Kontaktdaten, Sachwalter, …)
– Risiken: …. Mögliche Fehlbehandlungen durch fehlende Aktualität und Vollständigkeit, unklare Relevanz, Haftungsfragen, Datenschutz, …
– Diagnosedaten: … Die Bestimmung der medizinischen Relevanz von Diagnosen und Behandlungen kann nicht automatisiert entschieden werden…
– Notfalldaten: … übersichtliche Präsentation der Daten und die kurze Zugriffszeiten sind im Notfall essentiell…
– Umsetzungsvarianten und Übergangslösungen:
… automationsunterstützte Zusammenstellung: …benötigen langfristige Vorbereitung … und es kann weitere Jahre dauern .. um ein aussagekräftiges Patient Summary zu generieren … …manuelle/individuelle Erstellung des Patient Summary durch einen Autor bedeutet einen deutlichen Mehraufwand für Ärzte und Ärztinnen, der gegenwärtig nicht durch das Finanzierungssystem im Gesundheitswesen abgedeckt ist… ist beeinflusst von persönlicher Sicht und Engagement des Erstellers … ist technisch einfach umzusetzen … (Co-) Finanzierung durch Patienten diskutiert … …
– Zwischenlösungen bzw. Übergangsszenarien wie halbvollständige Patient Summaries oder geringgradig strukturierte Zusammenstellungen müssen in Betracht gezogen werden …
– Umfragen unter Ärzten zeigen keine oder nur sehr geringe Bereitschaft zum Erstellen und Pflegen eines Patient Summary …
– Fazit: …Vor der Umsetzung eines Patient Summary sind der medizinische Nutzen und die zusätzlichen Dokumentationsaufwände zu evaluieren. Empfohlen wird eine ausreichende Evaluierung des Konzeptes in „Pilotbetrieben“ mit unterschiedlichen Schwerpunkten … Die Bereitstellung eines Patient Summary über ELGA erfordert nicht nur technische, sondern vor allem politische, organisatorische und finanzielle Begleitmaßnahmen
Diesen Feststellungen ist wenig hinzuzufügen. Außer dass es, wie so oft, an uns liegt, genau diesen medizinische Nutzen (und Risiken) und die zusätzlichen Dokumentations- (und finanzielle) Aufwände für uns zu evaluieren und entsprechende ärztliche Wünsche und Forderungen politisch einzubringen. Davor sind Information, Diskussion und Meinungsbildung notwendig, bitte tragen Sie dazu bei!
ELGA: Die „elektronische Gesundheitsakte“: e-Medikation: so hilfreich für Patienten und Ärzte wie von den Befürwortern dargestellt ?
Die e-Medikation soll die Patientensicherheit verbessern und wichtige Informationen für die Behandler bereitstellen.
Begonnen haben Versuche mit „e-Medikation“ in Österreich mit dem „Arzneimittelsicherheitsgurt“ der Apotheker in Salzburg 2007 und dem „Pilotversuch e-Medikation“ des Hauptverbandes 2011 in 3 österreichischen Regionen. Zum großen „Renner“ wurden beide Projekte weder bei den teilnehmenden Patienten noch bei den Ärzten und Apothekern. Wie so oft hat sich für die Anwender bald herausgestellt, dass die Bedienung der Software zu umständlich und zeitaufwendig und zu sehr auf kontrollierende Bevormundung der Behandler („Reichweitenberechnung“ mit Wiederverschreibungssperre) ausgerichtet war. Zu häufig wurden auch durch die in den Medien als so bedeutend für die Patientensicherheit dargestellte „Interaktionsprüfung“ mehr Zweifel und Unsicherheiten gesät als wirkliche Probleme aufgezeigt und gelöst. Es hat eine ganze Weile gedauert, bis IT-Spezialisten und diverse nicht-ärztliche “Gesundheitsexperten“ überzeugt werden konnten, daß der Hinweis auf potentielle Interaktionen zwar manchmal hilfreich sein kann, der kombinierte Einsatz verschiedener Medikamente aber oft Teil einer komplexen medizinischen Entscheidung ist, die weit über die reine Interaktionsprüfung hinausgeht.
Die offensichtlichen Schwierigkeiten veranlaßten die Verantwortlichen aber immerhin erstmals in der ELGA-Entwicklung nach Abschluß des „Pilotversuchs e-Medikation“ eine unabhängige Evaluierung des Projektes durch das Zentrum für medizinische Statistik, Informatik und Intelligente Systeme der Medizinischen Universität Wien in Zusammenarbeit mit dem Institut für Informatik der UMIT vornehmen zu lassen, die zwar den grundsätzlichen informativen Mehrwerte der „e-Medikation“ betonte , aber über weite Strecken die Einwände und Bedenken der Ärzte- und Apothekerschaft bestätigte und eine grundsätzliche Neugestaltung der Anwendung empfahl. Speziell gefordert wurde unter anderem die stärkere Einbindung aller betroffenen Gruppen in die Konzeption und Testung, die Lösung der Frage allfälliger zukünftiger Zusatzaufwände für die Teilnehmer, die Reduktion der Komplexität der Systemarchitektur , die Verbesserung der Softwarequalität und –integration, hohe Nutzerfreundlichkeit und Verarbeitungsgeschwindigkeiten, kurze Antwortzeiten zur Minimierung von zeitlichen Mehraufwänden, flächendeckende Teilnahme aller Gesundheitsdiensteanbieter, Überdenken der Reichweitenwarnung, Überprüfen der Qualität der zentralen Interaktionsdatenbank, bessere Transparenz bezüglich der Verwendungsmöglichkeiten der zentral gespeicherten Verordnungs- und Medikationsdaten, Überdenken des Gültigkeitszeitraumes für Patienteneinwilligungen sowie klare gesetzliche Rahmenbedingungen für die Teilnahme und den Zugriff auf die Daten unter Berücksichtigung des Datenschutzes. Dies ist ein klarer Auftrag für entsprechende Verbesserungen an die Verantwortlichen des Hauptverbandes, die entsprechend dem im November 2012 im Parlament beschlossenen ELGA-Gesetz die „e-Medikation“ bis Ende 2014 umsetzen müssen.
Bei der SVC, der Chipkarten-Gesellschaft des Hauptverbandes, die die „e-Medikation“ umsetzen soll, scheint man diese Forderungen ernst zu nehmen, vorliegende erste Entwürfe für die Verordnungs- und Abgabedatenbank zeigen aber immer noch eine hohe Datenkomplexität bei geringer Übersicht und lassen einigen Zeitaufwand für die Informationserfassung und Bedienung erwarten. Obwohl jetzt verstärkt verschiedene Anwendergruppen in die Entwicklung einbezogen werden, fehlt Transparenz und entsprechender laufender Informationsfluß nach außen. Diesen müssen wir immer wieder einfordern, auch von unseren eigenen Vertretern.
Letztlich müssen wir den Verantwortlichen auch immer wieder den 2. Absatz des § 16 ELGA-Gesetzes vor Augen halten: „Der Betrieb des e-Medikationssystems darf nicht in die Erbringung von Leistungen der Behandlung oder Betreuung von ELGA-TeilnehmerInnen, insbesondere in die Therapiefreiheit der Ärztinnen und Ärzte, eingreifen.“
Gesundheitsdaten – Weitergabe an Sozialversicherungen und Staat: Ärztliche Verschwiegenheitspflicht 2.0
Datenhungrige Pharmafirmen und Privatversicherer sind ein Problem. Doch das Hauptproblem sind wir Datenproduzenten und Datenlieferanten, die wir dem Kontrollsystem aus freien Stücken zuarbeiten. Paragraph 54 „Verschwiegenheitspflicht“, im Ärztegesetz stellt fest: „Der Arzt und seine Hilfspersonen sind zur Verschwiegenheit über alle ihnen in Ausübung ihres Berufes anvertrauten oder bekannt gewordenen Geheimnisse verpflichtet“
„…der gläserne Mensch nur ist teilweise ein Produkt des Geheimdienstes. In der Tat: Stärker noch als durch Überwachung wird der Mensch transparent durch Ignoranz, Geiz und Bequemlichkeit“
(aus Neue Zürcher Zeitung , Feuilleton vom 20. September 2013: „Ignoranz, Bequemlichkeit und der gläserne Mensch“)
Wenn wir Kassen-Ärzte unsere Leistungen mit den Sozialversicherungen abrechnen wollen müssen wir diesen entsprechende Diagnosen übermitteln, die die Notwendigkeit der Behandlung dokumentieren. Im Ärztegesetz Paragraph 54 „Verschwiegenheitspflicht“ gibt uns Absatz 2 dazu die Berechtigung: „Die Verschwiegenheitspflicht besteht nicht, … wenn Mitteilungen oder Befunde des Arztes an die Sozialversicherungsträger und Krankenfürsorgeanstalten oder sonstigen Kostenträger in dem Umfang, als er für den Empfänger zur Wahrnehmung der ihm übertragenen Aufgaben eine wesentliche Voraussetzung bildet, erforderlich sind“.
Während in früheren Zeiten der Papierabrechnung mit Krankenscheinen vermutlich nur knappe und oft schlecht lesbare Informationen an die Kostenträger übermittelt wurden geschieht dies heute auf allzu einfache Art automatisch mit Hilfe der Praxis-EDV, indem alle im System vorhandenen aktuellen und Dauerdiagnosen sowie gegebenenfalls „Prozeßdiagnosen“ bei jeder Abrechnung an die Krankenkassen gesendet werden. Damit entsteht in den elektronischen Archiven der Krankenkassen ein umfangreiches Diagnosen-Profil für jeden einzelnen Patient, das durch seine ebenfalls dort abgespeicherten abrechneten Leistungen und von den Krankenkassen über die Apotheken verrechneten Medikamente in der Aussagekraft noch wesentlich erweitert werden kann. Letzteres können wir natürlich nicht beeinflussen.
Wir können jedoch bei uns selbst wieder das Bewußtsein für den hohen Wert der „Verschwiegenheit“ schärfen und deshalb unsere Arztsoftwarehersteller auffordern die Programme so zu modifizieren, daß nicht mehr automatisch alle Diagnosen bei jeder elektronischen Abrechnung übermittelt werden, sondern nur mehr gezielt jene, die wir ausdrücklich als sogenannte „Abrechungsdiagnosen“ kennzeichnen, allerdings um den Preis, etwas Bequemlichkeit bei der Kassenabrechnung einzubüßen. Diese „Abrechungsdiagnosen“ sollten auch nur die unbedingt erforderliche Mindestaussagekraft haben, die es uns ermöglicht Leistungen mit den Krankenkassen abzurechnen. Überzogenen Ansprüchen von Kontrollärzten an Diagnose- und Dokumentationsdetails ist selbstbewußt entgegen zu treten.
Ich habe diesbezüglich mit dem Chef meines Softwareherstellers (des größten in Österreich) Kontakt aufgenommen und durchaus Verständnis und Interesse für diese Überlegungen gefunden. Seine Sorge ist jedoch der Mehraufwand und die bei eventuell fehlenden Abrechungsdiagnosen entstehenden Abrechnungsprobleme für uns Ärzte. Aus meiner Sicht sollte dies jedoch lösbar sein.
Das Bewußtsein die Privatsphäre unserer Patienten vor der Daten-Begehrlichkeit diverser privater und staatlicher Institutionen und deren möglicher Fehlinterpretation mit Nachteilen für die zukünftige berufliche, finanzielle oder soziale Situation unserer Patienten zu schützen sollte uns einen geringen Mehraufwand wert sein.

IT – Funktionalität, wie wir sie uns als Hausärzte wünschen: E-Health und ELGA: ein Wintertraum
Während Politiker, die Sozialversicherungen, IT – Spezialisten, Ökonomen und sonstige Gesundheitsexperten aller Art genau „wissen“ und uns vorschreiben wollen, welche ELGA-Funktionalitäten unsere Praxis-EDV besitzen sollte, vermisse ich ein (haus-) ärztliches Pflichtenheft für genau diese Anforderungen. Bei aller zu erwartenden Heterogenität unserer Vorstellungen sollte sich doch ein ärztlicher Basiskonsens für standespolitische Forderungen formulieren lassen.
Erfüllt Ihre EDV/ASW alle Ihre Wünsche ? Erleichtert Sie Ihnen wirklich ganz wesentlich Ihre tägliche Arbeit mit den Patienten? Spart Sie Ihnen Zeit ?
Wenn Sie diese Fragen nicht spontan mit „ja“ beantworten können besteht Verbesserungsbedarf !
Betrachten wir einen ganz normalen Behandlungsablauf mit einem Patienten und beginnen wir – da wir als Hausärzte das besondere Vertrauen des Patienten besitzen vorläufig ohne Berücksichtigung von Datenschutzaspekten – von arztgerechter IT-Funktionalität zu träumen:
Patient Meier kommt erstmals in unsere Praxis. Seine E-Card, vorzugsweise mit Photo ( die auch gleichzeitig als Personalausweis, Führerschein o.ä. dienen kann), ermöglicht uns den Abruf aller relevanten Verwaltungsdaten (Adresse, Dienstgeber, Telephonnummern, E-Mail-Adresse, Notfallskontakte, etc). Die Abfrage erfolgt selbstverständlich im Hintergrund, wird bei jedem weiteren Besuch aktualisiert und beeinträchtigt nicht das Weiterarbeiten mit dem Computer. Damit wird unser Empfangspersonal ganz wesentlich von unnötigen administrativen Aufgaben entlastet.
Noch bevor wir Hr. Meier in unser Sprechzimmer bitten werden – wiederum im Hintergrund, so daß unser Arbeitsplatz unbeeinträchtigt bleibt und wir dafür keine Zeit verlieren, die letzten Befunde, Entlassungsbriefe, Labordaten, Krankenstände (e-AuM mit lesbarer Diagnose ), verordnete und bezogene Medikamente (e-Medikation) und das aktualisierte „Patient-Summary“ – wenn nicht bereits vorhanden – in unsere Kartei geladen. Bei Bedarf können wir selbstverständlich mittels des E-Card-Systems das Erinnerungsvermögen von Hr. Meier unterstützen und nachsehen, welche Ärzte, Ambulanzen oder Krankenhäusern ihn in letzter Zeit behandelten. Zeitaufwendige, oft mühsame und frustrane Befragungen des Patienten bleiben uns so erspart und wir können damit sowohl unsere Beratung und Behandlung u.U. wesentlich verbessern als auch dem Versicherungssystem Kosten sparen. Die Zeit, die wir benötigen um wesentliche Informationen zu sichten und den Patienten zu beraten, wird selbstverständlich von der Versicherung adäquat vergütet.
Alle Über- oder Zuweisungen für Herrn Meier drucken wir auf für alle Bundesländer und Krankenkassen einheitlichen Formularen einfach und kostengünstig ohne großen und teuren Installationsaufwand auf jedem handelsüblichen Drucker auf blankem Papier in A4 aus. Das Layout dieser Formulare ist für ärztliche Zwecke optimiert, Verwaltungsdaten bleiben im Hintergrund.
Die Verordnung von Medikamenten läuft wesentlich rascher als bisher ab, das System ermöglicht uns vielfältige Filterungsmöglichkeiten (Dauermedikation, Wirkstoffe, ATC-Gruppen und Untergruppen , Indikationen, Ökonomisierung, etc.) und informiert unaufdringlich und lernfähig über mögliche Wechselwirkungen. Zur Beratungsunterstützung ist auch das Layout der Medikamentenpackung und Tabletten, etc. selbst als Bild abrufbar.
Probleme und Fehlfunktionen unserer EDV sind selten, wenn sie aber auftreten haben wir einen kompetenten Ansprechpartner, der diese kurzfristig löst. Gegenseitige Schuldzuweisungen zwischen SVC, Krankenkassen, ASW-Herstellern, Hardwarelieferanten, Datenübertragungsprovidern, etc.), die uns mit technischen Problemen alleine lassen, gehören damit der Vergangenheit an.
Liebe Kolleginnen und Kollegen: wenn auch Sie schon lange diesbezügliche Wünsche an die Politik, SV und die ASW-Hersteller haben, auf deren Umsetzung Sie noch immer warten, schicken Sie sie mir: christian-husek@chello.at
Vertraulichkeit und ärztliche Verschwiegenheitpflicht bei der elektronischen Befundübertragung: „gerichtete oder ungerichtete Kommunikation: das ist hier die Frage ….“
Während es noch einige Jahre dauern wird bis ELGA praxistauglich einige ausgewählte Informationen (Labor, Röntgen, Krankenhaus-Entlassungsbefunde, Medikamentenverordnungen) in einer Art „Patientendaten-Google“ zeit- und ortsunabhängig („ungerichtet“) abrufbar machen wird, bewährt sich die „gerichtete“ Kommunikation über speziell gesicherte medizinische Datenverbindungen (MedicalNet, DaMe) bereits seit etwa 20 Jahren hervorragend in der täglichen Praxis. Sie wird auch noch lange nicht ersetzbar sein….
Nach vielen Jahren der Vorbereitung wurde ELGA am 2. Jänner 2014 mit der Einrichtung des Zugangsportals auf www.gesundheit.gv.at offiziell gestartet. Anläßlich dessen belebten wieder euphorischen Jubelstatements der Proponenten ( GM Stöger: „ELGA katapultiert uns ins 21. Jahrhundert“ ) und Kritik durch Ärztekammer, Datenschützer und andere (Hausärzteverband: „Ihr Hausarzt empfiehlt: raus aus ELGA !“) die Tagespresse. Jedem österreichischen Bürger steht es über das Zugangsportal seit Jänner 2014 offen sich durch „Widerspruch“ („Opt Out“) ganz oder teilweise vom ELGA-System abzumelden. Man schätzt daß etwa 10 Prozent der Bürger diese Möglichkeit wahrnehmen werden.
Und was verbessert sich damit im Informationsaustausch mit Fachärzten und Spitälern für uns als niedergelassene Ärzte wirklich? Vorläufig gar nichts! Erst Ende des laufenden Jahres 2014 werden öffentliche Spitäler beginnen Entlassungsbriefe verfügbar zu machen. Ab Mitte 2015 soll die e-Medikation sowie Labor- und Röntgenbefunde einsatzbereit sein. Erst Mitte 2016 soll der niedergelassene Bereich vollständig angebunden sein und auf diese Daten zugreifen können. Es werden nur neu erstellte Dokumente in ELGA aufgenommen, der Zugriff auf frühere Befunde wird nicht möglich sein. Befunde von Patienten, die ein teilweises oder vollständiges „Opt Out“ gewählt haben, werden nicht verfügbar sein.
Somit bleibt ein – erst in einigen Jahren zur Verfügung stehendes und zumindest anfangs recht dünnes „Informationssüppchen“ übrig, das die notwendige Befundübertragung von niedergelassenen Fachkollegen und Ambulanzen an uns Allgemeinmediziner noch für viele Jahre vermissen läßt, denn ein Zeitpunkt für die Implementation dieser weiteren Dokumententypen (Facharztbriefe, etc.) ist noch völlig ungewiß.
ELGA wird daher die gerichtete Kommunikation (DaMe, MedicalNet) zumindest für die nächsten 5-10 Jahre nicht ersetzen können. Darüber hinaus bietet die gerichtete Kommunikation für datenschutzbewußte Bürger/Patienten die Möglichkeit daß ihr Vertrauensarzt /Hausarzt mit behandelnden Fachärzten, Spitälern und Ambulanzen mit dem geringst möglichen Risiko elektronisch kommuniziert .
Diese zwar elektronisch geführte, aber gezielte, persönliche Kommunikation „von Mensch zu Mensch“ unterstützt unser Vertrauensverhältnis mit dem Patienten und weiteren behandelnden Kollegen auch wesentlich besser als das „Rühren und Suchen nach Fleischstückchen in der Dokumentensuppe“ ELGA.
Der Gesetzgeber und die Sozialversicherungen wären daher gut beraten die Erstellung von Befunden und Berichten durch Fachärzte und deren elektronische Übertragung über gerichtete Kommunikation (DaMe, Medical), neben der ELGA-Einführung, organisatorisch und finanziell zu unterstützen. Insbesondere im Bereich der großen Einrichtungen in unserem Gesundheitssystem: So habe ich z.B. noch nie einen Befund oder Entlassungsbefund aus dem Wiener AKH oder aus Einrichtungen der Wiener Gebietskrankenkasse (Ambulanzen, Hanusch-Krankenhaus) auf elektronischem Weg erhalten! Gerade von solchen Einrichtungen würde ich mir doch ein Vorangehen mit gutem Beispiel erwarten !
Es gibt also – abseits von ELGA – noch großen Nachhol- , Entwicklungs- und Verbesserungsbedarf im Bereich der elektronischen Kommunikationen . Das sollten wir bei allem Getöse um ELGA nicht vergessen!